Indication
- hypoplasie mammaire, constitutionnelle avérée ou relative
- fonte mammaire soit après grossesse soit après amaigrissement
- différentes malformations : agénésie mammaire ou défaut de développement de la glande, asymétrie, seins tubéreux
- dans le cadre d’une plastie mammaire en cas de ptose associée
- le cas particulier de la reconstruction mammaire après cancer sera étudié dans un autre chapitre
Principes
- Augmentation quasi illimitée du volume mammaire à l’aide de corps étrangers ou implants mammaires. Actuellement ces implants sont pré- remplis de 80 à 100% de gel de silicone. Ce gel est plus ou moins souple selon les modèles. Certains sont désormais identiques à la consistance naturelle du sein . Ce gel est hyper cohésif, évitant ainsi sa dispersion en cas de rupture.
- La surface est lisse ou microtexturée.
- La forme est classiquement ronde, la projection variable, on parle de profil, plat, modéré, haut ou hyper haut.
- Les implants anatomiques en forme de « goutte » existent toujours, mais on privilégie maintenant les implants ronds « ergonomiques » : le gel mobile en fonction de la pesanteur à l’intérieur de l’implant, donne une forme toujours naturelle au sein, quelle que soit la position.
- On évite ainsi la complication majeure des implants anatomique : la rotation dans environ 20% des cas imposant généralement une réintervention.
- Les cicatrices
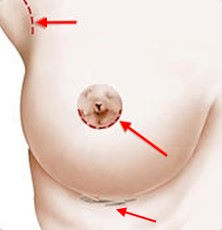
- Trois cicatrices au choix : sous les aisselles ou axillaire, hémiaréolaire inférieure en demi-cercle au niveau de l’aréole et la dernière dans le pli du sein ou sous mammaire.
- Sauf demande particulière, la voie axillaire est privilégiée par rapport à la voie hémiaréolaire afin de ne pas traverser le sein et éviter les troubles sensitifs au niveau de l’aréole.
- Le positionnement de l’implant : là aussi trois possibilités, derrière le muscle ou rétromusculaire, devant le muscle derrière la glande ou prémusculaire, ou mixte ou biplan qui associe les 2 premières. Le haut de l’implant est sous le muscle et le bas derrière la glande.
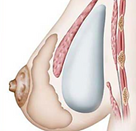
Implant mammaire posé sous le muscle : rétromusculaire.
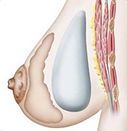
Implant mammaire posé sous la glande : rétro glandulaire.
- Jusqu’à il y a quelques années, le positionnement rétro musculaire était conseillé. Le résultat obtenu était des seins bien ronds, plutôt hauts, mais avec une tendance à l’écartement donc un visuel très vite artificiel. L’intérêt était la couverture du haut de la prothèse par le muscle. En 2015 l’injection de graisse dans le sein est autorisée.
- Actuellement la tendance est au « naturel » donc un positionnement rétro glandulaire, et lorsqu’un doute existe quant à la possible visibilité du haut de la prothèse, j’utilise une technique française dite « composite » (implants + lipofiling) :
- Le haut de l’implant est couvert par de la graisse prélevée sur la patiente par liposuccion . Le principe est d’augmenter le volume du tissu sous-cutané en regard de l’implant et non une augmentation du volume mammaire.
- Les résultats sont très naturels avec un rapprochement des seins.
Suites
- Le positionnement rétro musculaire entraine des douleurs importantes qui peuvent durer plusieurs semaines.
- Le port d’un soutien-gorge de sport avec contenseur est souhaitable.
- Ambulatoire possible, mais une nuit de surveillance est préférable.
- Vous ne pouvez bénéficier d’un arrêt de travail en chirurgie esthétique, mais un repos de 2 à 6 jours est préconisé voir plus pour les professions plus physiques.
- Arrêt de sport de 10 jours à un mois obligatoire pour le haut du corps
- En ce qui concerne la technique « composite » les douleurs sont plus modestes, voire nulles, et se résument souvent à la zone de prélèvement de la graisse. Vous ne pouvez bénéficier d’un arrêt de travail en chirurgie esthétique, mais un repos de 2 j est en général suffisant.
- Le port d’un soutien-gorge « de sport » sans armature est prescrit.
- Arrêt de sport de 10 j et de 1 mois pour le haut du corps
- Dans tous les cas des massages à type d’« automassages »des seins sont préconisés, car il semble que ce soit la meilleure prévention des coques.
- La durée de vie des implants et la limite des 10 ans : cette durée ne doit pas être confondue avec la garantie des fabricants d’implants qui est effectivement de 10 ans, mais ne concerne que les ruptures et pour certains les coques.
- Les vieux implants placés avant 2010 doivent être changés, mais depuis 10 ans les nouveaux modèles semblent beaucoup mieux conçus, plus résistants et par suite leur tolérance est plus longue.
- C’est pourquoi une surveillance régulière clinique par le chirurgien est impérative.
- Sa fréquence est variable, mais doit être annuelle à partir de la 7 -ème année. Au moindre doute le praticien prescrira des examens radiologiques.
- L’examen de choix est l’IRM.
- Des implants de plus de 10 ans bien tolérés et ne présentant aucun effet indésirable, complication clinique et/ou radiologique peuvent rester en place tout en continuant leur surveillance.
Risques, effets indésirables et complications
On distinguera ceux inhérents à l’intervention et ceux dus aux implants.
1/ Post opératoire
- La thrombophlébite du bras est une complication de la voie axillaire. À la suite de l’incision, un petit vaisseau lymphatique se bouche et forme une corde souvent prise pour un tendon qui bride certains mouvements. C’est gênant, mais résorbable en 15 j avec un petit traitement anti-inflammatoire local et un veinotonique.
- Des troubles sensitifs à type de perte de la sensibilité de l’aréole peuvent survenir, mais de façon transitoire pour se dissiper en quelques semaines
- Un hématome (collection de sang dans la loge) peut survenir et selon son importance peut nécessiter un drainage chirurgical.
- Une infection est possible, mais reste rare. Lorsqu’elle est déclarée, une réintervention est obligatoire avec dépose de l’implant. Une repose est possible 3 mois plus tard.
- Le « syndrome de la double bosse » est une évolution tardive possible du positionnement rétromusculaire où le sein perd sa forme pour présenter schématiquement 2 bosses superposées de profil. Celle du bas correspond à la glande mammaire qui suit son évolution naturelle en tombant et l’autre supérieure correspond à l’implant resté bloqué sous le muscle.
- Une re-intervention avec changement d’implants et changement de loge permet de redonner au sein une jolie forme sans cicatrice de plastie surajoutée.
2/ Implants dépendants
- Le retournement de l’implant sur lui-même peut survenir souvent à distance de l’intervention, favorisé par la survenue d’une lymphorrhée à l’image « d’un glaçon dans un verre d’eau ».
Le sein change de forme du jour au lendemain en s’aplatissant, mais sans douleur.
C’est accessible par une manœuvre simple réalisée au mieux par le chirurgien en consultation.
En cas de récidives multiples et invalidantes à la longue, une re-intervention visant à réduire la loge est indiquée. - L’apparition de plis perceptibles et/ou visibles peut survenir. C’est classique sur la partie externe du sein où la peau est la plus fine. La meilleure prévention est l’utilisation d’implant « anti-pli » à gel ferme et rempli à 100%.
Ce peut être le premier signe d’une coque débutante, dans les autres cas un filing de couverture peut être nécessaire. - La rupture de l’implant : C’est la véritable hantise des patientes, mais en fait avec les nouveaux implants à gel hypercohésif, les risques de complications sont mineurs.
Le principal impact est en fait esthétique avec perte de la sphéricité du sein. Il ne peut plus y avoir de migration du gel dans le thorax voir le corps comme c’était le cas avec les premiers implants à gel fluide et à membrane fragile.
Parfois il s’agit d’une découverte radiologique, soit fortuite (dépistage du cancer du sein soit lors de l’exploration d’une coque).
Dans tous les cas le changement des 2 implants est indiqué au maximum dans les 3 mois qui suivent le diagnostic, mais ce n’est pas une urgence. - L’implant est un corps étranger introduit dans le corps particulièrement bien toléré, mais qui peut occasionner des réactions inflammatoires soit précoce et liquidienne, on parle de lymphorrhée, soit plus tardive et fibreuse, on parle alors de coque. A noter que l’introduction d’un implant entraîne la formation d’une membrane de protection mince, physiologique.
- La lymphorrhée : il s’agit d’une réaction inflammatoire locale au niveau de la loge provoquée par l’implant, avec sécrétion de liquide. Le sein est gonflé, douloureux, et peut s’accompagner d’une petite fébricule.
Pour les petits volumes le traitement associe patch anti-inflammatoire, ponction plus ou moins drainage.
Dans les autres cas plus sévères, une re-intervention est nécessaire avec changement de l’implant et drainage. Parfois en cas de mauvaise tolérance ou de doute avec une infection une dépose est indiquée.
En cas de lymphorrhée tardive à distance de l’intervention, un changement d’implant est préférable.
Les coques : La réaction est fibreuse, ce qui explique son délai d’apparition et son importance.
A noter que l’introduction d’un implant entraîne la formation d’une membrane de protection mince, on parle de coque physiologique.
Lorsque la membrane s’épaissit, la coque est dite pathologique et on distingue 4 stades selon la classification de BAKER
Stade 1 : coque physiologique, aucun symptôme
Stade 2 : la coque est perceptible au toucher, mais sans déformation visible
Stade 3 : la coque est perceptible au toucher, la déformation est visible avec classiquement l’ascension du sein qui reste mobile
Stade 4 : le sein est déformé, figé et douloureux. - Les causes sont mal connues, et plusieurs étiologies sont possibles :
Infections à minima, hématome postopératoire, algoneurodystrophie où la coque serait l’équivalent au niveau du sein de la capsulite rétractile plus connue au niveau de l’épaule dans les suites de la chirurgie de la main et du membre supérieur. - L’indication chirurgicale peut se discuter pour le stade 2 en fonction de sa tolérance, mais reste inévitable à partir du stade 3.
Une rupture d’implant doit toujours être recherchée.
L’intervention consiste à faire des coquotomies (incision de la coque) radiaires et équatoriales et le changement de l’implant pour un volume de 20% supérieur pour maintenir le relâchement obtenu. - Le pourcentage de coque est d’environ 3 à 4 %, avec 80 % dans la première année.
Résultats
Certaines images peuvent heurter la sensibilité des plus jeunes ainsi que des personnes non averties
Des questions ?
Si vous souhaitez nous appeler : 01.47.55.16.17 ou utilisez le formulaire de contact ci-dessous :